DI
MI
DO
FR
EXPERTISE - BEHANDLUNGSSCHWERPUNKT
Tennis-Ellenbogen (Epicondylitis humeri radialis)
Beim Tennisarm (Epicondylitis humeri radialis) handelt es sich um eine schmerzhafte Reizung am Ursprung der Unterarm-Streckmuskulatur am Epicondylus humeroradialis. Entgegen der früheren Auffassung, es handele sich um ein entzündliches Geschehen, geht man heutztage davon aus, dass man den Tennis-Ellenbogen in den Formenkreis der Sehnenerkrankungen (Tendinopathien) zählen muss. Wiederholte Mikrotraumata führen zur schrittweisen Degeneration (Tendinose) des Ursprunges der Unterarmstreckmuskulatur. (1, 2, 3) Der Begriff „Epicondylitits“ („-itis” = Entzündung) ist somit streng genommen nicht korrekt, wird aber trotzdem noch synonym für die Krankheit verwendet.

Synonyme
Epicondylitits humeri radialis (EHR), Tennisellenbogen
Landläufiger Name
Tennisarm
Anatomie
Die Anatomie des Ellenbogengelenkes ist kompliziert. Es verbindet den Oberarmknochen (Humerus) mit den beiden Unterarmknochen Elle (Ulna) und Speiche (Radius) und wird aus drei Teilgelenken zusammengesetzt, die alle von einer gemeinsamen Gelenkkapsel umgeben sind:
- Humeroulnargelenk – (Articulatio humeroulnaris)
- Humeroradialgelenk – (Articulatio humeroradialis)
- Stammnahes Radioulnargelenk – (Articulatio radioulnaris proximalis)
Im Ellenbogengelenk werden Beuge- und Streckbewegungen ermöglicht. Außerdem ist das Ellenbogengelenk über komplexe Bewegungen der Speiche an Pro- und Supinationsbewegungen (Ein- und Auswärtswendungen) der Hand beteiligt. Die komplexe knöcherne Anatomie ist durch eine Gelenkkapsel und einen straffen Bandapparat gesichert, der ein Ausrenken oder eine Instabilität verhindern soll. Epicondylus werden die knöchernen Vorsprünge des Oberarmknochens kurz vor dem Ellenbogengelenk genannt. Es gibt einen auf der Innenseite des Armes (Epicondylus medialis) und auf der Außenseite (Epicondylus lateralis).
Entscheidend für den Pathomechanismus der EHR ist der gemeinsame Ursprung der Streckmuskulatur des Unterarmes am Epicondylus lateralis. Dieser Ursprung wird auch Extensorenursprung (common extensor origin (CEO)) genannt. Zur CEO-Gruppe gehören 4 Muskeln:
- 1. Kurzer radialer Handwurzelstrecker – (M. extensor carpi radialis brevis )
- 2. Gemeinsamer Fingerstrecker – (M. extensor digitorum communis)
- 3. Kleinfingerstrecker – (M. extensor digiti minimi)
- 4. Ulnarer Handwurzelstrecker – (M. extensor carpi ulnaris)
Als zentraler Pathomechanismus gilt eine Reizung des CEO sowie eine Überbeanspruchung der Extensorenmuskulatur bei dynamischer Stabilisation des Handgelenkes. (1)
ANATOMIE
Tennisarm

Patrick (32) ist Controller. Sein beruflicher Alltag ist lässt sich kurz mit „oft mehr als 8 Stunden“ Bildschirmarbeit zusammenfassen. Seit einigen Wochen plagt ihn ein Schweregefühl seines rechten Unterarmes sowie Schmerzen am äußeren Ellenbogen, die in den streckseitigen Unterarm bis in die Hand ausstrahlen. Seit kurzem ist auch die Benutzung seines Smartphones anstrengend und unangenehm und er versucht, einiges mit der linken Hand zu erledigen. Bei seinem Arbeitgeber hat er bereits eine ergonomische Maus sowie eine Arbeitsplatzbesichtigung beantragt. Der Hausarzt diagnostiziert einen „Tennisarm“.
Epidemiologie
Wir können Ihnen helfen. Vereinbaren Sie einen Termin.
Vom Tennisellenbogen sind etwa 1–3% der Bevölkerung betroffen. Es ist also durchaus eine häufige Erkrankung. Unterschiede zwischen Männern und Frauen gibt es nicht.
Am häufigsten sind Personen in der fünften und sechsten Lebensdekade betroffen.
Ein erhöhtes Krankheitsrisiko zeigt sich bei Personen mit täglicher hoher Beanspruchung der Streckmuskulatur (Zwangshaltungen, sich ständig wiederholende Bewegungsmuster).
Tennisspieler haben eine sogenannte Life-Time-Inzidenz von etwa 50%, das heißt, ihr Risiko, im Laufe des Lebens an EHR zu erkranken, beträgt 50%. (1)
Risikofaktoren
- Berufliche Dauerbelastung
- Sportliche Belastung
- Traumatisch (nach Verletzungen im Ellenbogenbereich)
- Postoperativ
- Zustand nach Kortisoninfiltration
- Gelenkschäden
Besonders Tätigkeiten mit sich ständig wiederholenden Bewegungsabläufen der Arme (Kassieren, Tippen etc.) sind belastend für den Bewegungsapparat der Betroffenen und können zu solchen Reizzuständen führen.
Wie der Begriff „Tennnisellenbogen“ vermuten lässt, können auch sportliche Belastungen zu einer Reizung des betroffenen Bereiches führen. Beim Tennis konnte gezeigt werden, dass Anfänger durch mangelnde Grifftechnik häufiger betroffen waren. Außerdem zeigte sich bei Sportlern mit einhändiger Rückhand gegenüber der zweihändigen Technik ein erhöhtes Risiko für die Entwicklung eines Tennisellenbogens.
Nach Verletzungen im Ellenbogenbereich, insbesondere Gelenkschäden wie Knorpelläsionen oder nach Bandläsionen tritt die EHR ebenfalls häufiger auf. Die sogenannte Posterolaterale Rotationsinstabilität (PLRI) ist ein wichtiger Risikofaktor: (4) Sie beschreibt eine fehlende Stabilität bei Rotationsbewegungen im Bereich des äußeren Ellenbogengelenkes. Dies führt wiederum zu einer stärkeren mechanischen Belastung und damit zum Reizzustand.
Zuletzt können auch bereits durchgeführte Operationen im betroffenen Bereich sowie Kortisoninfiltrationen zu Schmerzen und Beschwerden im Bereich des Extensorenurpsrunges führen und stellen damit ebenfalls Risikofaktoren dar. (1)
Beschwerden
Hier 5 typische Symptome des Tennisellenbogens:
- Belastungsabhängige Schmerzen im Bereich des seitlichen, äußeren Ellenbogengelenkes
- Ausstrahlung in die Außenseite des Unterarmes bis ins Handgelenk
- Ausstrahlung auch nach oben in Richtung Oberarm
- Kraftlosigkeit im Handgelenk
- Keine Beweglichkeitseinschränkungen
Schmerzen treten typischerweise während und nach typischer Belastung (s.o.) auf. Ruheschmerzen sind selten und können in späten Stadien auftreten. Typischerweise zeigt sich ein stechender Schmerz im Bereich des gemeinsamen Extensorenursprunges (CEO). Die Beschwerden strahlen typischerweise in die Streckseite des Unterarmes aus, können aber auch in den Oberarm ausstrahlen. Eine Bewegungseinschränkung beklagen die Betroffenen normalerweise nicht. Es zeigt sich im Verlauf aber gelegentlich eine schmerzbedingte Kraftlosigkeit, die selbst kleinste Alltagsbelastungen (Rasieren, Kaffeetasse halten, Tür aufschließen) zu einer Herausforderung werden lässt. (1)
Stadien und Verlauf
Eine Einteilung in Schweregrade kann nach Walz (5) nach Kriterien einer MRT-Untersuchung erfolgen. Diese Schweregrade korrelieren aber nicht zwangsläufig mit der Beschwerdeintensität.
|
Grad
|
MRT-Befund
|
Anteilige Ruptur der Sehne |
|
1
|
Intratendinöse Signalanhebung Sehnenverdickung |
<20 %
|
|
2
|
Ausdünnung der Sehne Teilriss der Sehne |
20–80 %
|
|
3
|
Subtotaler/kompletter Sehnenriss Flüssigkeitsspalt zwischen Sehne und Epicondylus |
>80 %
|
Diagnostik und Bildgebung
Eine passende Anamnese liefert gemeinsam mit der meistens typischen Beschwerdesymptomatik die wichtigsten Hinweise und ist richtungsweisend für die Diagnosestellung. In der körperlichen Untersuchung wird mithilfe von verschiedenen Provokationstest die Symptomatik reproduziert und der Verdacht erhärtet. Außerdem sollte immer das Bewegungsausmaß des Ellenbogengelenks untersucht werden, um etwaige Gelenkpathologien nicht zu übersehen. Das Ellenbogengelenk sollte zusätzlich auch auf eventuelle Instabilitäten überprüft werden. Häufig ist die Diagnose bereits nach diesen Schritten klar und weitere Diagnostik ist nicht nötig.
Besteht weiterhin noch keine Klarheit zur Ursache der Beschwerdesymptomatik, sollte im Anschluss an die körperliche Untersuchung wenn möglich eine Sonographie durchgeführt werden. Diese ist kostengünstig, leicht verfügbar und ist für die Beurteilung des CEO (common extensor origin, Extensorenursprung) sehr gut geeignet. Wie bei anderen Sehnenproblematiken auch, kann die Sehnenbeschaffenheit sowie begleitende Befunde (Gefäßneubildungen (Neovaskularisationen) oder Bursitiden) statisch und dynamisch (in Bewegung) beurteilt werden.
Zur Beurteilung der knöchernen Anatomie und zum Ausschluss von freien Gelenkkörpern, Verkalkungen oder Verknöcherungen können ebenfalls Röntgenbilder angefertigt werden.
Eine MRT-Untersuchung komplettiert die Diagnostik und lässt eine Einteilung des Befundes in Schweregrade zu (nach Walz, siehe oben). (5, 1)
Der Tennis-Ellenbogen kann starke Schmerzen hervorrufen und nicht zuletzt auch den Beruf beeinflussen. Selbst das Halten eines Smartphones, das meist mehrere Stunden eines Tages einnimmt, kann Beschwerden auslösen und verschlimmern. Über Exzentrik, Stoßwelle und Querfriktion erfahren Sie hier, wie ein modernes und effektives Behandlungskonzept des Sehnenspezialisten Dr. Marquardt aussieht.
Therapie
Wie das geht, können wir Ihnen sagen. Vereinbaren Sie einen Termin.
Die Hauptpfeiler der Tennisarm-Therapie:
- Fehlbelastung stoppen
- Dehnübungen und Exzentriktraining
- Physiotherapie
- lokale Sehnnentehrapie
Grundsätzlich sollte versucht werden, zunächst die auslösenden Faktoren zu eliminieren. Fehlbelastungen bei der Arbeit sollten möglichst ergonomisch verbessert werden (Sitzposition, ergonomische Maus). Gegebenenfalls ist sogar eine vollständige Belastungspause mit Ruhigstellung sinnvoll. Der Einsatz von Orthesen und Kinesiotapes kann unterstützend sinnvoll sein.
In Akutphasen ist die Querfriktionsbehandlung die klassische Behandlungsoption der Manuellen Therapie für den Tennisellenbogen. Kombiniert mit Dehnübungen wird hierbei versucht, mithilfe einer tiefen Massage quer zur Verlaufsrichtung der Sehnenansätze und Muskulatur ein Regenerationsreiz zu setzen. Die Durchblutung wird angeregt, der Muskeltonus soll gesenkt werden und Verklebungen sollen gelöst werden.
Ergänzt werden sollte die Therapie durch Exzentriktraining der Extensorengruppe. Dies führt zu einer signifikanten Verbesserung der Kraft und reduziert die Schmerzen.
Wie bei anderen Therapiekonzepten von Tendinopathien bereits gehört, können ergänzend auch Verfahren wie Extrakorporelle Stoßwellentherapie, ACP-Injektionen, Iontophoresen oder Lasertherapie zum Einsatz kommen.
VORSICHT: Von sehnennahen Kortisoninjektionen wird aufgrund der Gefahr der Sehnendegeneration mit anschließend erhöhtem Rissrisiko abgeraten!
Operative Therapie:
Nach 6 Monaten konservativer Therapie und fehlender Beschwerdebesserung spricht man von ausgeschöpfter Therapie und es sollte über weitere Diagnostik und ggf. invasivere Therapiemaßnahmen nachgedacht werden.
Zusätzlich zu Röntgenbild und zur MRT-Untersuchung wird vor Durchführung einer Operation heutzutage die Durchführung einer diagnostischen Arthroskopie empfohlen, um Veränderungen oder Verletzungen im Gelenk auszuschließen. Außerdem soll verifiziert werden, ob eine Gelenkinstabilität vorliegt, oder nicht.
Dann schließen sich 2 Optionen an:
- Ohne Instabilität: Der Sehnenursprung wird von krankhaftem Gewebe befreit und die Sehnen anschließend wieder im Knochen verankert.
- Mit Instabilität: Es erfolgt zusätzlich ein spezielles bandstabilisierendes Verfahren, dass die Instabilität als Ursache der EHR beheben soll. (6)
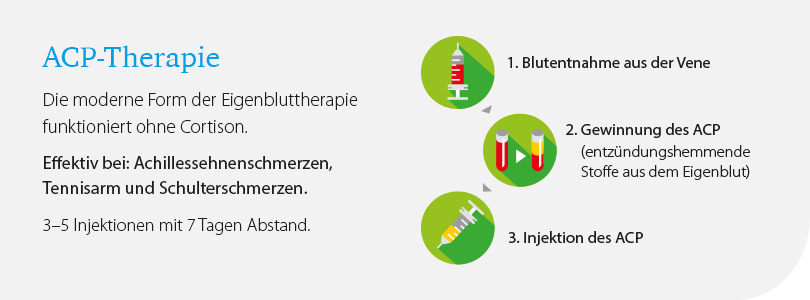
Mehr Informationen zur ACP-Therapie finden Sie hier. Wenn Sie weitere Fragen habe, beraten wir Sie gerne in unserer Video-Sprechstunde oder in unserer Praxis.
Prognose
Die Prognose des akuten Tennisellenbogens ist gut. In etwa 90% der Fälle führt die konservative Therapie zum Erfolg und es kommt zur Ausheilung. Die restlichen 10% entwickeln chronische Beschwerden und bedürfen weiterer Diagnostik und ggf. operativer Maßnahmen. (7, 3)
Die chirurgische Therapie sollte wie so oft die letzte Option darstellen. Studien konnten zeigen, dass auch nach operativer Versorgung bei bis zu ¼ der Patienten ein Jahr postoperativ mittlere bis starke Schmerzen verblieben. (8)
Tipp von Dr. Marquardt

Die Epicondylopathia humeri radialis ist eine der wenigen Erkrankungen, bei denen eine Stoßwellentherapie auch von den gesetzlichen Krankenkassen übernommen wird. Die Wirksamkeit ist belegt und die Stoßwellentherapie sollte unter anderem gemeinsam mit exzentrischer Kräftigung eingesetzt werden, um einen optimalen Therapieerfolg zu erreichen.
Schon gewusst?
Erstmalig ist die Erkrankung im Jahre 1873 beschrieben worden und bekam den Namen „Schreibkrampf“. Der Begriff „Tennisellenbogen“ wurde erst einige Jahre später geprägt und hat sich bis heute durchgesetzt. (1)
Neben den ärztlichen und therapeutischen Behandlungen können Sie sich auch selbst um die effektive Heilung Ihrer Beschwerden kümmern. Sie finden hier die Auswahl der besten Übungen von Dr. Marquardt und seinem Therapeutenteam:
ÜBUNG 1
Flossing mit Exzentrik der Unterarmextensoren
Flossing
Wickeln Sie Ihren Unteram beginnend vom Handgelenk her und fangen immer herzfern an. Sie geben den Zug einseitig auf die Oberseite des Unterarmes, halten den Zug und lassen den Zug locker um den Unteram weiter auslaufen. Decken Sie die komplette Haut ab. Die letzte Umwicklung führen Sie locker durch und stecken das Band fest unter die letzte Lage. Die Wicklung sollte den Ellenbogen mit einschließen, dafür ggf. etwas oberhalb des Unterarmes beginnen. Bewegen Sie zuerst die Hand mehrfach ohne Gewicht, um auszuschließen, dass Sie kein Gefäß abgeschnürt haben und Ihre Finger blau anlaufen. Führen Sie nun das Exzentrikraining* durch. Wickeln Sie das Band zügig ab und lassen den Arm locker herabhängen, damit das Blut - wie ein Wasserfall - in den Arm und die Hand zurückfließen kann.
*Exzentriktraining
Setzen Sie sich an einen Tisch und positionieren Sie sich so, dass der Unterarm auf dem Tisch aufliegt und die Hand mit der Hantel über die Tischkante hängt. Die Handfläche zeigt Richtung
Boden. Heben Sie die Hantel so weit wie möglich an, halten Sie diese Position 2 Sekunden. Lassen Sie nun die Hantel langsam herabsinken bis der Unterarmstrecker in Dehnung und die Hantel in
den Fingerspitzen befindet und halten Sie diese Position 2 Sekunden.
Wiederholungszahl: 6 x 15 Wdh. für 12 Wochen
ÜBUNG 2
Kräftigung der Unterarmextensoren
Befestigen Sie ein Gewicht über ein Seil an einem Stab. Nehmen Sie die Hände auf Höhe des Ellenbogens und halten den Stab mit einem Kammgriff (Handflächen zeigen nach unten). Nehmen Sie die
Ellenbogen eng an den Körper. Wickeln Sie nun das Gewicht über das Seil auf und wieder ab. Achten Sie darauf, dass die jeweilig aktive Hand Ihren Bewegungsradius (ROM) voll ausnutzt und die
Ellenbogen hierbei ruhig stehen bleiben.
Wiederholungszahl: 8 -12 Wdh.
ÜBUNG 3
Dehnung der Unterarmextensoren
ÜBUNG 4
Miniblackroll für den Unterarmstrecker
Stellen Sie sich mit einem fußbreiten Abstand neben eine Wand, der Arm liegt dem Körper vollständig an und der Daumen zeigt Richtung Wand. Positionieren Sie die Miniblackroll am oberen Drittel des Unterarms und lehnen Sie sich mit dieser gegen die Wand. Rollen Sie nun Ihren Unterarm ab, indem Sie in die Kniebeuge und wieder in die Streckung gegen, den Druck des Armes auf die Blackroll können Sie entsprechend mit dem Körperdruck anpassen.
Wiederholungsanzahl:
10 x vor- und zurückrollen
Eine gute Trainingsplanung ist entscheidend für Ihr effektivstes Training und dem Vorbeugen von Verletzungen. Hier finden Sie weitere hilfreiche Quellen oder Sie machen einfach einen Termin in unserer Praxis. Wir helfen Ihnen gerne.
Ihr perfektes Training

Die Laufbibel
Das Standardwerk für den Laufsport. Hier finden Sie viele weitere Übungen.

Individuelle Trainingspläne vom RunningDoc.
In den Trainingsplänen vom Laufexperten Dr. Matthias Marquardt steckt jahrelange Erfahrung und medizinisches Wissen für ein effektives und verletzungsfreies Lauftraining.
Behandlung
Vereinbaren Sie einen Termin bei uns.
Wir helfen Ihnen kompetent und mit neusten Behandlungstechniken, damit Ihre Verletzung bald der Vergangenheit angehört.
Gute Besserung.
QUELLEN
(1) Becher C, Camathias C, Cook J, Doral MN, Eder K, Engelhardt M, et al. Die Sehne: Leitfaden zur Behandlung von Sehnenpathologien: Walter de Gruyter GmbH & Co KG; 2017.
(2) Kraushaar BS, Nirschl RP. Current concepts review - tendinosis of the elbow (tennis elbow). clinical features and findings of histological, immunohistochemical, and electron microscopy studies*. JBJS. 1999;81(2):259. https://journals.lww.com/jbjsjournal/Citation/1999/02000/Current_Concepts_Review___Tendinosis_of_the_Elbow.14.aspx. Accessed Feb 13, 2019.
(3) Boyer MI, Hastings H. Lateral tennis elbow: “Is there any science out there?”. Journal of Shoulder and Elbow Surgery. 1999;8(5):481-491. https://www.jshoulderelbow.org/article/S1058-2746(99)90081-2/abstract. Accessed Feb 12, 2019. doi: 10.1016/S1058-2746(99)90081-2.
(4) Cohen MS, Hastings HI. Rotatory instability of the elbow. the anatomy and role of the lateral stabilizers*. The Journal of Bone and Joint Surgery (american Volume). 1997;79(2):225-233. insights-1ovid-1com-1mf9loaos04a8.han.mh-hannover.de. Accessed Feb 13, 2019.
(5) CME FEATURE. Epicondylitis: Patho- genesis, imaging, and Treatment1. RadioGraphics. 2010;30(1):167-184. https://pubs.rsna.org/doi/10.1148/rg.301095078. Accessed Feb 12, 2019. doi: 10.1148/rg.301095078.
(6) Ries C, Franke S, Dietrich F, Jakubowitz E, Dehlinger F, Hollinger B. Die transossäre refixation der extensoren bei chronischer radialer epikondylopathie mit und ohne rekonstruktion des LUCL-komplexes – eine retrospektive analyse von 101 patienten. Z Orthop Unfall. 2013;151(03):296-301. http://www.thieme-connect.de/DOI/DOI?10.1055/s-0032-1328578. Accessed Feb 12, 2019. doi: 10.1055/s-0032-1328578.
(7) Boyd H, Mcleod A. Tennis elbow. The Journal of Bone & Joint Surgery. 1973;55(6):1183-1187. insights.ovid.com. Accessed Feb 12, 2019.
(8) Verhaar J, Walenkamp G, Kester A, Mameren Hv, Linden Tvd. Lateral extensor release for tennis elbow. A prospective long-term follow-up study. The Journal of Bone and Joint Surgery-american Volume. 1993;75(7):1034-1043. insights.ovid.com. Accessed Feb 12, 2019.







